麻酔(全身麻酔・硬膜外麻酔・脊髄くも膜下麻酔)を受けられる方へ
麻酔 とは
麻酔 は、痛みをなくし、手術による身体への負担から患者さんを守ります。全身麻酔では意識もなくなり、また、人工呼吸も必要になります。麻酔中は、麻酔科医が患者さんの全身状態を監視して、必要な処置を行ないます。
手術室へ
手術室へは病棟の看護師がお連れします。患者が乳幼児のときは、おかあさんかおとうさんに中まで付添いをお願いすることがあります。
麻酔の準備
手術台に乗っていただき、心電図の電極、血圧計、その他、患者さんの状態をみるための機器をつけ、患者さんの状態をチェックします。
点滴を病棟で始めていない時は、点滴を始めます。
手術の種類や患者さんの状態によっては、血圧を測り呼吸の状態を調べるために 動脈 (手首の脈の触れるところ)に細い管を入れることがあります。
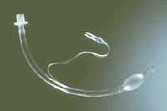
全身麻酔
全身麻酔は、酸素のマスクを顔にあてます。

点滴から麻酔薬を注射器で入れます。入れ始めて数十秒で意識がなくなります。
そのあと、マスクで人工呼吸をし、さらに、人工呼吸を続けるためのビニール製の管を口から気管まで入れます。この管は、頚椎疾患・緊急手術など特殊な場合を除いては、完全に全身麻酔がかかってから挿入しますので、苦痛はありません。麻酔科医は、手術中の患者の血圧、脈拍、体温、筋弛緩などを監視し、必要な麻酔深度を維持するとともに、人工呼吸の管理、輸液や輸血量の調節、体温の維持、必要な薬剤の投与を行っています。ですから、全身麻酔中は、痛みを感じたり 目が覚めたりすることは ありません。
手術が終われば、麻酔を覚まします。通常、覚まし始めてから数分程度 (術前状態や手術の種類によりもうすこし時間かかることもあります) で意識がもどります。自分で十分に息ができるようになれば、口に入っている人工呼吸の管を抜きます。
脊髄くも膜下麻酔と硬膜外麻酔
脊髄くも膜下麻酔と硬膜外麻酔は、背骨(脊柱)の中を走っている脊髄という太い神経のまわりに局所麻酔薬を入れて、手術部位の痛みをとる方法です。
脊髄は脊柱の中でさらに硬膜およびクモ膜という膜に包まれて保護され、その中から神経の枝を身体中に伸ばしています。脊髄とクモ膜の間にはクモ膜下腔と呼ばれる脊髄液が入っている場所があります。
脊髄くも膜下麻酔 は、背骨と背骨の間から細い注射針でクモ膜下腔に局所麻酔薬を注入し、脊髄からでる神経を一時的にしびれさせる方法です。
硬膜外麻酔は、脊髄くも膜下麻酔よりはもうすこし浅い所にある脊髄をおおっている硬膜という膜の外側に麻酔薬を注入し、神経を一時的にしびれさせます。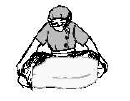 いずれの場合も、左の図のように手術台の上で横向きになり、看護師がお手伝いしますので、海老のように体を丸くしていただきます。十分に背中を丸めていないと、麻酔のための注射針がはいりにくいためです。
いずれの場合も、左の図のように手術台の上で横向きになり、看護師がお手伝いしますので、海老のように体を丸くしていただきます。十分に背中を丸めていないと、麻酔のための注射針がはいりにくいためです。
痛み止めの注射のあとは、背中が押される感じがするだけのことが多いですが、もし痛ければ、痛み止めを追加しますから、遠慮なく言って下さい。
背中を消毒し、背中を触りながら背骨の隙間を探し、位置を決めてから痛み止めの注射をします。注射をしている間は危ないので急に動かないようにしてください。
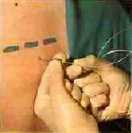
脊髄くも膜下麻酔の場合は横になっている間に麻酔薬を入れます。すぐに足やお尻がしびれてきます。硬膜外麻酔の場合は、針を入れるまでの手順は脊髄くも膜下麻酔と同様ですが、右の図のように、針の中に直径1 mmの細い管を入れてから針を抜きます。
針が抜けたら、細い管を背中にバンソウコウで貼っておきます。やわらかい材質ですので、上を向いて寝ていただいて違和感はないと思います。麻酔薬は、この管を使って入れていきます。
手術がすんだら
手術がすんだら、回復室か手術室で少し休んでいただきます。この間は、麻酔科医か看護師がずっとついていますから、痛み、寒気、吐き気などがあれば教えて下さい。必要に応じて、痛み止めを追加したり、暖かい空気のはいった布団で暖めたり、また、吐き気止めの薬を使ったりします。状態がおちつけば、病棟か集中治療室に移っていただきます。
術後の痛み
術後の痛みへの対策として、全身麻酔の前に硬膜外麻酔の管を留置し、この管を術後の鎮痛に使う方法が広く用いられています。
当院でも、肺の手術、大きな開腹手術、そのほか術後の疼痛が強くなりがちな手術では、全身麻酔と硬膜外麻酔を併用し、硬膜外麻酔の管を利用して専用の注入機で痛み止めの薬を術後3日くらい持続的に注入することがあります。この場合は、全身麻酔を行う前に、硬膜外麻酔の管の挿入を行います。
そのほか、静脈から持続的に鎮痛薬を注入する方法や、さらに患者さん自身がボタンを押して鎮痛薬の注入量をふやす方法も可能です。
不安なこと、ご希望など、どうぞ遠慮なく、麻酔科医にお聞かせ下さい。 合併症・偶発症
以下に、きわめて稀なものも含め、ありうる合併症・偶発症を列記してみました。
(詳細については、該当箇所をクリックしてみて下さい。)
| 合併症・偶発症 | 麻酔法 |
|---|---|
| 頭痛 | 脊髄くも膜下・硬膜外 |
| 一過性神経症状、 馬尾症候群 硬膜外血腫 ・膿瘍、クモ膜下血腫、髄膜炎 | 脊髄くも膜下・硬膜外 |
| 歯の損傷 | 全身麻酔 |
| 声帯肉芽腫 ・反回神経麻痺など声帯の障害 | 全身麻酔 |
| 薬剤・輸血などに対する異常反応 | すべての麻酔法 |
| 肝・腎機能障害 | すべての麻酔法 |
| 気道閉塞、 喘息発作、誤嚥性肺炎、無気肺、 気胸 肺水腫、肺血栓、肺梗塞などの肺機能障害 | すべての麻酔法 |
| 不整脈、狭心症、心筋梗塞、心不全、心停止 | すべての麻酔法 |
| 末梢神経傷害、脳梗塞、脳出血 | すべての麻酔法 |
| 悪性高熱症 | すべての麻酔法 |

